|
O número de médicos no Brasil tem aumentado e a meta estabelecida pelo
governo federal é que em 10 anos o país passe dos atuais 420 mil para 600 mil
profissionais. Isso deverá melhorar as taxas de médicos por habitantes, mas a
tendência é que esses profissionais, estejam cada vez mais no setor privado,
agravando o funcionamento do Sistema Único de Saúde (SUS).
O alerta é apontado no estudo Demografia Médica no Brasil, de 2015,
coordenado por Mário Scheffer, professor do Departamento de Medicina Preventiva
da Faculdade de Medicina da Universidade de São Paulo. A pesquisa se baseia em
dados secundários fornecidos por conselhos e sociedades médicas, pelo censo do
IBGE, além de dados primários obtidos em uma enquete nacional.
Segundo o estudo, o setor público concentra 73% dos médicos, e o setor
privado 78%. A sobreposição se deve aos vínculos de trabalho em ambas as
esferas, algo comum na profissão. Esses números mostram que a minoria da
população que tem planos de saúde (25%) tem três vezes mais médicos à sua
disposição do que 75% da população que depende exclusivamente do SUS. A
situação pode ser ainda mais grave para o sistema público considerando as
diferenças regionais. Essa concentração no setor privado vem sendo
observada desde 2009, levando em conta dados do IBGE coletados também em 2002 e 2005. 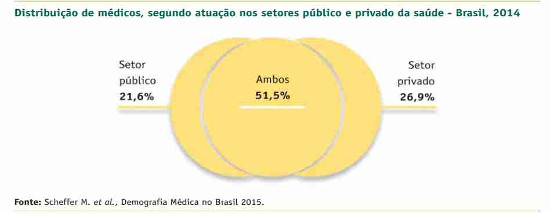
A tendência, infelizmente, é um possível acirramento da concentração
no setor privado porque nesse momento de diminuição dos recursos públicos
destinados à sustentabilidade do sistema único de saúde, e, por outro lado, de
políticas que incentivam o crescimento do mercado privado, inclusive com
propostas de produtos de baixo preço e cobertura reduzida. Nós poderemos ter,
se esses dois caminhos forem tomados, uma piora nesse nível de desigualdade
entre o público e o privado, afirma Scheffer. Os fatores que influem na remuneração médica são a especialidade, a idade, e o setor de atuação, público ou privado. Para quem atua no setor privado ou nos dois
setores, a remuneração é maior do que para aqueles que atuam apenas no âmbito público. Segundo
o estudo, entre os que recebem R$ 8 mil ou menos, cerca de 38% estão no SUS,
22% no setor privado e 12% nos dois setores. Já a faixa de remuneração mais
alta, acima de R$ 24 mil, abrange mais profissionais no setor privado: 19%
diante de 15% que atuam em ambos os setores e 2% dos que estão apenas na rede
pública. O presidente do Sindicato dos Médicos de São Paulo
(Simesp), Eder Gatti, reconhece que a saúde suplementar oferece mais
oportunidades, inclusive porque os atendimentos, em geral, começam em
consultórios médicos. Mas sua análise é de que esse modelo não é favorável para
a categoria médica, nem para o sistema de saúde. O setor privado passa por uma
crise financeira, então a tendência é que as relações de trabalho se tornem
mais precárias. Agora, com a entrada do capital estrangeiro na saúde
suplementar, isso provavelmente levará a uma piora das relações de trabalho. O
ideal é um sistema de saúde forte que garanta trabalho para o profissional,
afirma. Faltam especialistas no SUS De acordo com a demografia médica, a concentração de profissionais no SUS é ainda mais crítica quando se analisa a atenção secundária,
nível em que atuam os médicos especialistas. Há uma concentração deles
exclusivamente em consultórios particulares (68%), em contraste com a menor
presença desses médicos nos serviços de atenção secundária e especializada do
SUS (52%). Desses que estão no sistema público, a maioria atende na atenção
primária nas unidades básicas de saúde e estratégia de saúde da família (23%)
ou hospitais (51%). Porém, não chega a 5% o total de médicos do SUS na atenção
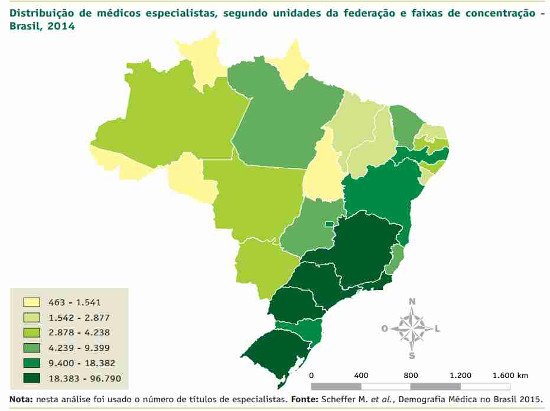
secundária. Além disso, a maior parte do contingente de especialistas está nos
grandes centros panorama que se repete entre os generalistas. O estado de São
Paulo, por exemplo, tem número de médicos especializados equivalente à soma de
todos aqueles das regiões Nordeste, Centro Oeste e Norte. Dentre as 53
especialidades reconhecidas no país, seis delas concentram metade de todos os
médicos: clínica médica, pediatria, cirurgia geral, ginecologia e obstetrícia,
anestesiologia e cardiologia.
 Não à toa, a falta de especialistas para a atenção
secundária é um dos gargalos do Sistema Único de Saúde. Claro que isso tem a
ver com uma grande demanda por atendimento, uma vez que a atenção primária, por
mais que tenha expandido, não atingiu uma resolutividade como preconiza a
literatura. Uma boa atenção primária poderia resolver de 85 a 90% dos problemas
de saúde da população. Por ela não ter extensão necessária e não ter
resolutividade, há também uma busca expressiva pela atenção secundária, de
parte da população que precisa dessa atenção e parte porque não foi adequadamente atendida ou referenciada pela atenção primária, diz Scheffer. A
escassez de especialistas contribui para as longas esperas em consultas, exames
e cirurgias eletivas. Em artigo de 2015
na Revista Mineira de Enfermagem, Ed
Wilson Vieira e colaboradores analisaram o tempo de espera por consulta médica
especializada em Jequitinhonha, interior de Minas Gerais. De 152
encaminhamentos para médicos especialistas acompanhados pelo estudo, 91% ainda
aguardavam a consulta depois de seis meses. A espera, no entanto, variou de
seis a 559 dias. A maioria dos encaminhamentos foram feitos na atenção
primária, todos eles para serviços localizados na capital mineira, a 700km de
Jequitinhonha. Com a dificuldade de encaminhamento para o nível especializado, o
paciente acaba voltando ao atendimento primário que, por sua vez, fica sobrecarregado.
O caso de Guarulhos, na região metropolitana de São Paulo, apresenta uma
situação comum a outras cidades e regiões do país, segundo o presidente do Simesp.
Os médicos da família estão dando conta de mais de 4 mil vidas por equipe,
sendo que o ideal seria em torno de 3 mil. Depois do primeiro atendimento o
usuário não acha especialista e volta para a atenção primária. Isso traz para a
atenção primária um nível de especialidade que eles não dão conta. Então o
paciente fica desassistido, conta Gatti. Além de vagas A discussão que ainda ocorre no Brasil sobre o
número de médicos por habitantes está superada, e o quantitativo geral é
semelhante ao de países com sistemas de saúde públicos mais robustos, na
análise de Scheffer. Esse debate foi muito mal formulado, mas de alguma forma
ele está superado no sentido de que foram abertas dezenas de escolas, mais de
60 delas nos últimos dois ou três anos. Claro que há a necessidade de monitorar
a qualidade e a capacidade desses novos cursos, em sua maioria privados, de
formar médicos. O que nós temos advertido é que o aumento global do número de
médicos ou o aumento de especialistas não quer dizer que eles irão se
concentrar futuramente onde hoje eles não estão, diz. Mesmo com mais profissionais disponíveis, além da tendência de maior
atuação no setor privado, pode haver ainda um acirramento das desigualdades no
acesso da população a médicos e serviços de saúde no Brasil. A demografia
médica chama a atenção para a opinião de 42% dos médicos, que dizem preferir
trabalhar no setor privado ainda que, hipoteticamente (conforme pergunta da
pesquisa), o setor público oferecesse as mesmas condições de trabalho e remuneração. Na análise do presidente do Simesp, para absorver os profissionais no
SUS seria preciso definir a política de recursos humanos, assunto que vem sendo
adiado há alguns governos. "O médico que é especialista, tem residência,
já fez mestrado, doutorado, não encontra uma carreira atrativa nos hospitais
estaduais, ao contrário do setor privado, que acaba oferecendo outras
alternativas. E muitas vezes o hospital do Estado acaba sendo terceirizado para
uma organização social que não oferece carreira nenhuma". Gatti ainda
ressalta que o atendimento especializado, e mais caro, oferecido pelo SUS,
também atende à população que tem plano de saúde. Este é o caso de tratamentos
contra o câncer, HIV, transplantes, entre outros. "Assim, quem sofre não
são só os 75% que dependem do SUS, mas também os que dependem da saúde
suplementar", diz. O presidente do sindicato acrescenta que, apesar de a saúde ser apontada
como prioridade para a população, o setor não foi assumido como prioridade de
governo. O governo não quer aumentar custos, ainda mais com recursos humanos,
que vai bater com lei de responsabilidade fiscal. O governo tem uma visão muito
imediatista porque quer resultado visando eleições, embora devesse ter uma
visão de longo prazo, planejamento, diz. A
responsabilidade sobre a maneira como o sistema está organizado é de todos os
níveis governamentais já que o SUS tem uma estrutura descentralizada, seguindo
um direcionamento que pode se diferenciar por regiões. Enquanto o governo
federal define as macropolíticas e o financiamento repassado aos níveis
estadual e municipal, os municípios tem se responsabilizado cada vez mais pela
atenção primária e os estados pela atenção especializada. Esse compartilhamento
de funções pode se diferenciar entre um local e outro. Municípios grandes podem
acabar assumindo também a atenção secundária, por exemplo. A
mudança desse cenário dependeria de decisões políticas capazes de gerar
transformações estruturais no sistema de saúde brasileiro, hoje marcado, de um
lado, pela perpetuação do subfinanciamento público, o que ameaça a
sustentabilidade do SUS, e, de outro, por políticas que incentivam o
crescimento do mercado de planos e seguros de saúde e a ampliação da rede
hospitalar privada, aponta o relatório da demografia médica. Em nota à
ComCiência, o Ministério da Saúde enfoca a disponibilidade numérica de
profissionais e informa que vem trabalhando no sentido de ampliar e qualificar
a formação de especialistas para atender às necessidades da população. O Ministério
ressalta que o programa Mais Médicos tem critérios para aumentar as vagas de
residência médica no país e passou de 15.919 vagas em 2013, para 22.694, em
2016 um aumento de 42,6%. Essa expansão vem sendo acompanhada de mudanças
qualitativas na formação desses especialistas, como a exigência de que os
médicos residentes passem por um a dois anos de ensino e atividades na Atenção
Básica, segundo a nota do Ministério.
Outro
aspecto que também deve ser aprimorando, de acordo com a pesquisa, é a geração
de dados sobre a atuação médica generalista e de especialistas. Isso irá
subsidiar as pesquisas e, consequentemente, o planejamento da gestão do SUS.
A iniciativa que hoje prevê o monitoramento de especialistas é o Cadastro
Nacional de Especialistas, reunindo dados de diversos bancos e
fornecendo informações mais precisas sobre o panorama do país para
subsidiar políticas conforme as necessidades da população e do sistema de
saúde. No entanto, o site que foi regulamentado por decreto (nº 8516/2015) e o endereço (www.cne.saude.gov.br) esteve fora
do ar no período acompanhado pela reportagem, de agosto a setembro de 2016. Não
houve resposta do Ministério sobre o site até o fechamento da matéria.
|



 Dossiê
Dossiê Anteriores
Anteriores Notícias
Notícias Reportagens Especiais
Reportagens Especiais HumorComCiência
HumorComCiência Quem Somos
Quem Somos